Реклама
Наше здоровье
Сексология
Ссылки
- Фитотерапия
- Женское здоровье
- Фитнес и бодибилдинг
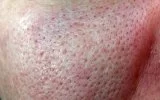
Купероз
17.01.20
22.11.19
Что такое кундалини йога?
28.12.19
«Кундалини йога была создана для человека, чтобы он был здоровым, счастливым, благословенным и
осознанным». Йоги Бхаджан В 1969 году
Цвет лица Прежде всего, солярий или автозагар обязательны! На смуглом лице блестящие текстуры и темные
подводки, характерные для восточного
Гимнастика для увеличения груди
23.11.19
Грудные железы могут постепенно развиваться и увеличиваться благодаря гимнастическим упражнениям.
Наиболее быстрый рост объема мышц происходит обычно
Травмы при беге
19.11.19
На определенном этапе занятий бегом у вас есть шанс столкнуться с двумя весьма распространенными
травмами: с так называемым «коленом бегуна» и